はじめに
糖尿病治療の評価指標として、これまで中心だったのはHbA1cでした。
しかし近年、より詳細に血糖の「質」を評価できる指標として、**CGM(持続血糖測定)**が注目されています。
今回解説する論文は、糖尿病治療の歴史の中でも非常に重要な研究である
👉 GRADE trial
その中で、CGMを用いて4種類の糖尿病薬を直接比較したものです。
研究の目的
この研究の目的はシンプルです。
👉 どの薬が「より良い血糖プロファイル」を作るか?
ここで重要なのは「平均血糖」ではなく👇
血糖の安定性
低血糖の少なさ
目標範囲内の時間
つまり、「HbA1cでは見えない部分」を比較しています。
研究デザイン(超重要)
対象は以下の患者です:
2型糖尿病
メトホルミン内服中
そこに以下の4薬剤を追加👇
比較された4群
インスリングラルギン(基礎インスリン)
グリメピリド(SU薬)
リラグルチド(GLP-1受容体作動薬)
シタグリプチン(DPP-4阻害薬)
👉 約5年間フォロー
👉 途中で2週間のCGM測定を実施(1,080人)
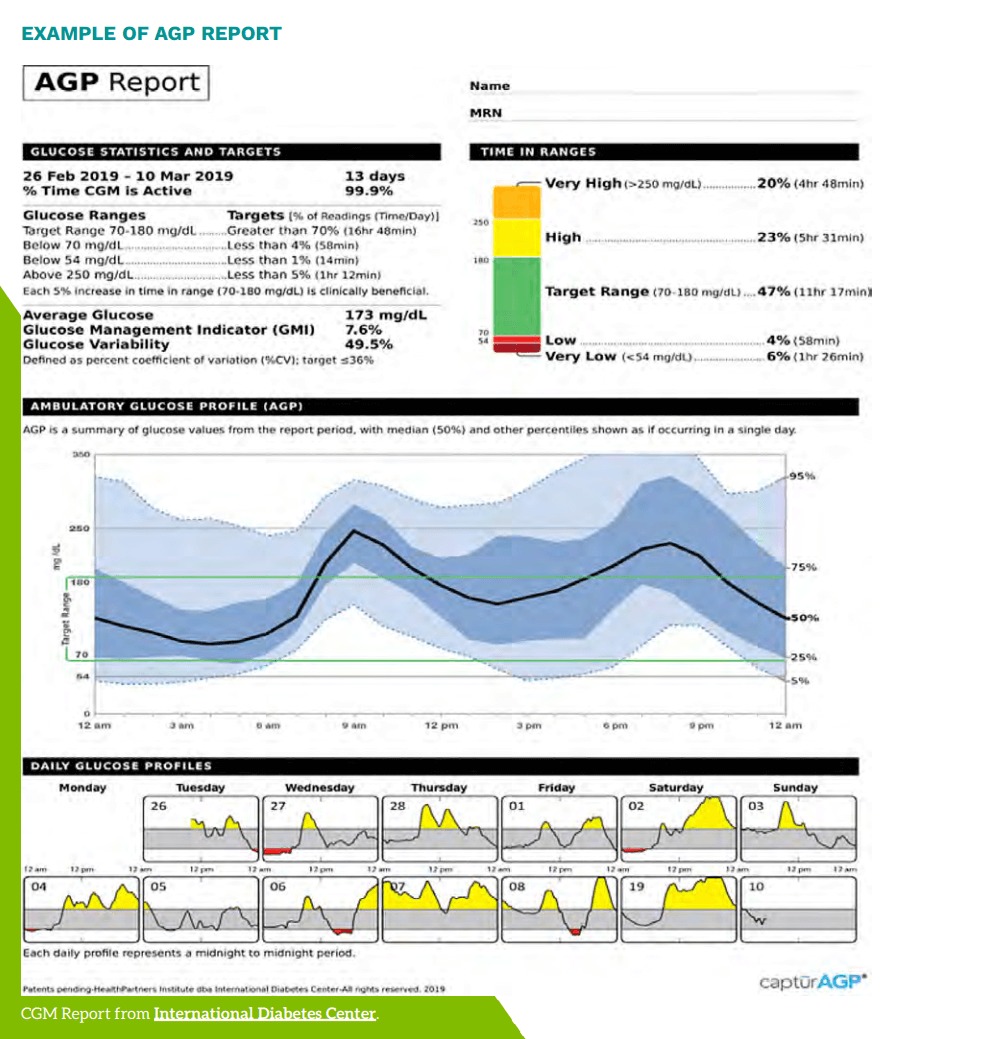
CGMで何を見たか
主な評価指標は以下です:
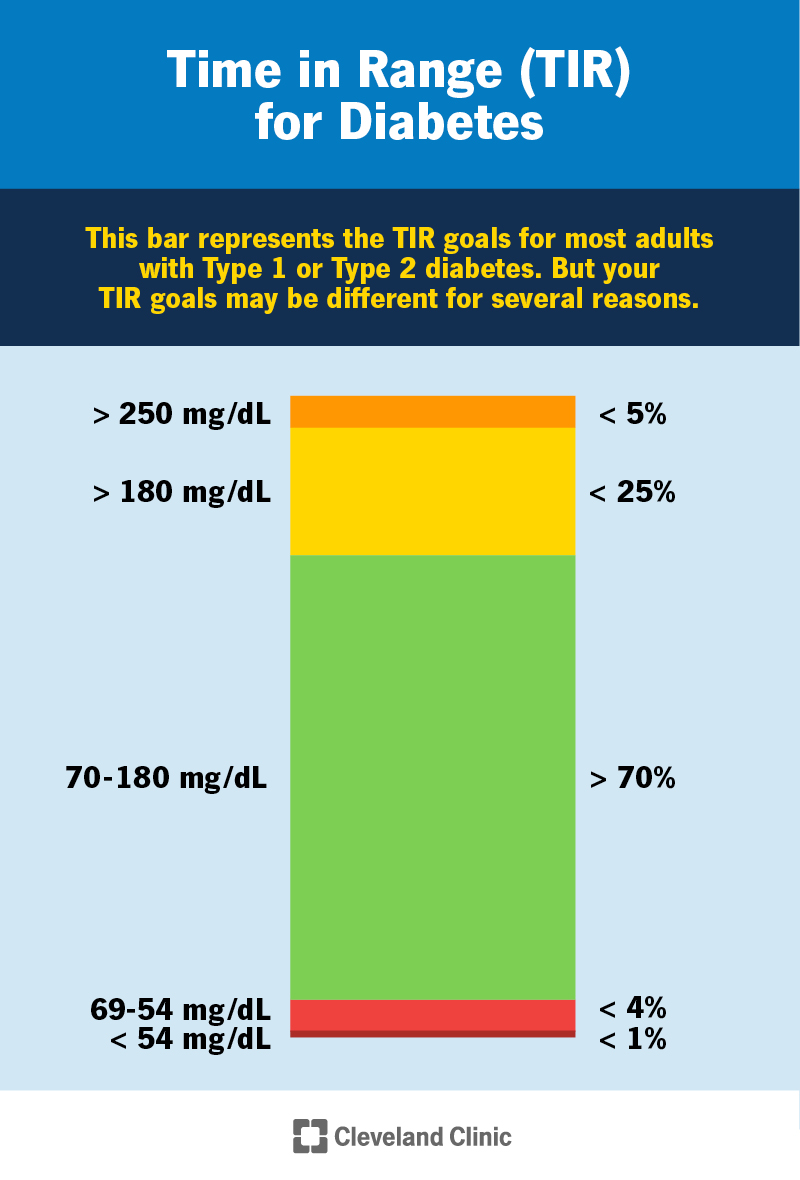
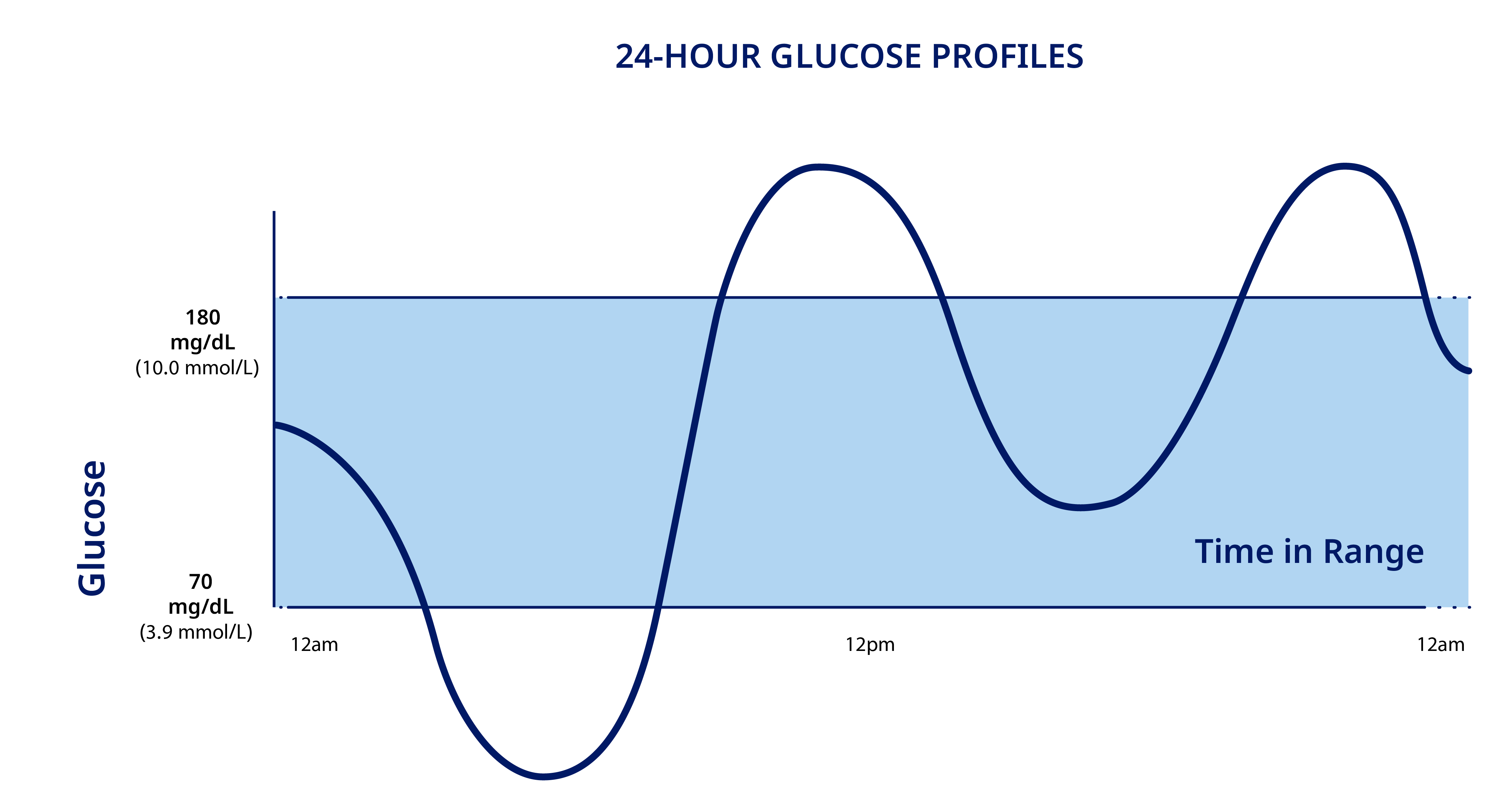
① Time in Range(TIR)
👉 70〜180 mg/dLの範囲にいる時間
② Time Below Range(TBR)
👉 低血糖の時間(<70 mg/dL)
③ %CV(変動係数)
👉 血糖のブレの大きさ
④ 低血糖イベント数
結果①:最も安定していたのは「インクレチン系」
結論から言うと👇
👉 シタグリプチン & リラグルチドが最も優秀
理由
TIRが最も高い(=理想的な血糖時間が長い)
TBRが最も低い(=低血糖が少ない)
%CVが低い(=血糖が安定)
つまり👇
👉 「安定していて安全」な血糖パターン
結果②:最も悪かったのはSU薬
👉 グリメピリドがワースト
問題点
TIRが最も低い
%CVが最も高い(=乱高下)
低血糖が最も多い
日中低血糖が出現(ここ重要)
さらに👇
👉 CGM上の低血糖イベント数も最多
結果③:インスリンも意外とリスクあり
インスリングラルギンはどうだったか?
👉 HbA1cでは差がないのに…
%CVが高い
TBRが多い
つまり👇
👉 平均は良くても中身が悪い
超重要ポイント:HbA1cでは差が見えない
この研究で最も重要な発見はここです👇
👉 HbA1cが同じでも中身は全然違う
具体的には:
平均血糖は4群で差なし
しかし
変動
低血糖
は大きく違う
CGMの価値
この研究ははっきり示しています👇
👉 HbA1cだけでは不十分
CGMで初めて見える👇
血糖の揺れ
隠れ低血糖
日内変動
コンセンサス目標の達成率
国際的な目標👇
TIR > 70%
TBR < 4%
重度低血糖 < 1%
結果👇
👉 シタグリプチン & リラグルチドが最も達成率高い
なぜインクレチンが強いのか?
理由は生理学的に明確です👇
インクレチンの特徴
血糖依存性作用
必要なときだけインスリン分泌
過剰分泌しない
つまり👇
👉 低血糖を起こしにくい
SU薬が危険な理由
グリメピリド(SU薬)は👇
血糖と無関係にインスリン分泌
常に分泌させる
結果👇
👉 低血糖 & 変動増大
インスリンの課題
インスリンは👇
外から入れる
微調整が難しい
結果👇
👉 過剰 → 低血糖
👉 不足 → 高血糖
臨床的インパクト
この研究からの実践的結論👇
① 第一選択の考え方が変わる
👉 インクレチン優先
② HbA1cだけで評価しない
👉 CGM導入が重要
③ SU薬の位置づけ再考
👉 特に高齢者では危険
まとめ(超重要)
今回の研究を一言で👇
👉 「血糖は平均ではなく質で見る時代」
✔ 最も良い薬
👉 シタグリプチン / リラグルチド
✔ 最も悪い
👉 グリメピリド
✔ ポイント
HbA1cは同じでも中身が違う
低血糖と変動が重要
最終結論
👉 インクレチン系は「安全で安定した血糖」を作る最適な選択肢
そして
👉 CGMは糖尿病診療を根本から変えるツール
臨床での一言
👉 「HbA1cが良い」ではなく
👉 「血糖が安定しているか?」を見る