レボチロキシン治療の「ズレ」が血圧と血圧変動性を静かに悪化させる
― 甲状腺機能低下症治療における“最適化”の重要性 ―
はじめに
甲状腺ホルモンは、心臓や血管の働きを支える重要なホルモンである。
甲状腺機能低下症では、このホルモンが不足するため、合成T4製剤である**レボチロキシン(LT4)**による補充療法が標準治療として行われている。
日常診療では「TSHが基準範囲に入っているかどうか」が治療評価の中心になるが、
TSHがどれくらいの“期間”基準範囲を外れていたかという視点は、これまであまり重視されてこなかった。
本研究は、
TSHが高すぎる期間(補充不足)
TSHが低すぎる期間(補充過剰)
これらが血圧および**血圧変動性(BPV)**にどのような影響を与えるのかを、2200人以上の縦断データを用いて検討したものである。
研究のポイントを一言で
レボチロキシン治療が最適でない期間が長いほど、血圧と血圧変動性はわずかだが確実に上昇する。
しかもそれは、不足でも過剰でも同じだった。
研究デザインの概要(かんたく)
対象:LT4治療中の成人 2203人
観察方法:長期間の診療データを解析
評価した指標
年間平均収縮期血圧(SBP)
年間平均拡張期血圧(DBP)
診察ごとの血圧変動性(BPV)
TSHの評価方法が特徴的
TAR(Time Above Range)
→ TSHが4.5 mIU/Lを超えていた期間の割合(補充不足)TBR(Time Below Range)
→ TSHが0.4 mIU/L未満だった期間の割合(補充過剰)
「ある時のTSH」ではなく、
**“どれくらいの時間ズレていたか”**を評価している点がこの研究の肝である。
主な結果①:平均血圧への影響
TSHが高すぎる期間(TAR)が長い場合
TARが100%増えると
収縮期血圧:+1.8 mmHg
拡張期血圧:+1.0 mmHg
TSHが低すぎる期間(TBR)が長い場合
TBRが100%増えると
収縮期血圧:+2.7 mmHg
拡張期血圧:+1.3 mmHg
ポイント
血圧上昇は、
甲状腺ホルモン不足でも
甲状腺ホルモン過剰でも
どちらでも起こっていた。
つまり、
👉 「ちょうどよくない状態」が続くこと自体が問題
という結果である。
主な結果②:血圧変動性(BPV)
血圧変動性とは、診察ごとに血圧がどれくらいブレるかを示す指標で、
近年、心血管イベント(脳卒中・心筋梗塞など)の独立したリスク因子として注目されている。
TAR 100%
→ 拡張期BPV +0.67 mmHgTBR 100%
→ 拡張期BPV +0.85 mmHg
数値自体は小さいが、
**「ホルモン治療のズレが血管の不安定さに影響する」**ことを示す重要な所見である。
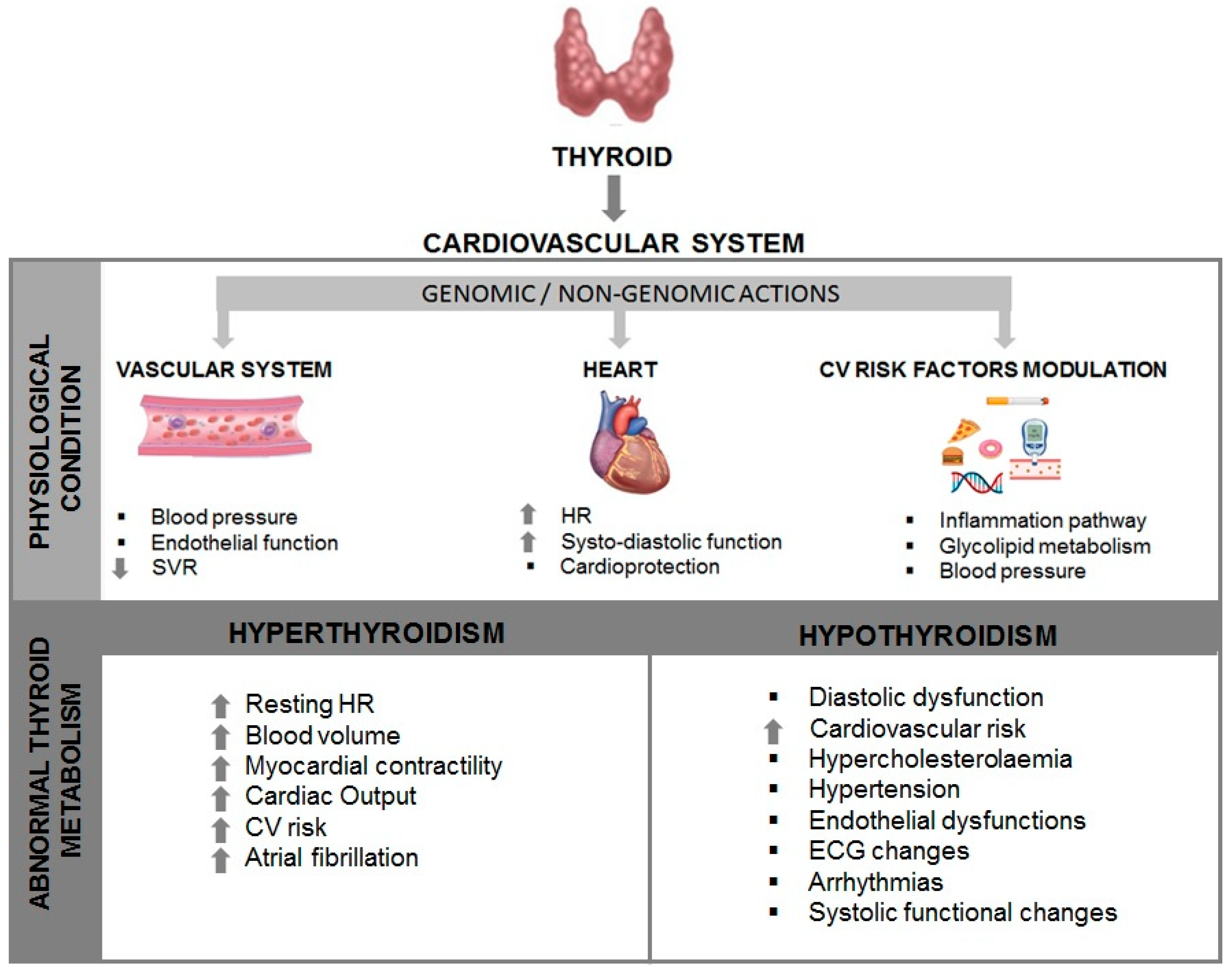


なぜTSHのズレで血圧が上がるのか
① 補充不足(TSH高値)
末梢血管抵抗の増加
動脈のしなやかさ低下
腎でのナトリウム貯留
→ 特に拡張期血圧が上がりやすい
② 補充過剰(TSH低値)
心拍数増加
交感神経活性化
動脈スティフネス上昇
→ 収縮期血圧・血圧変動性が上がりやすい
不足と過剰でメカニズムは異なるが、
どちらも血圧には悪影響を及ぼす。
この研究が教えてくれる臨床的メッセージ
1. TSHは「一瞬」ではなく「時間」で見る
1回のTSHが正常でも安心できない
どれくらいの期間、目標範囲に保てているかが重要
2. 「少し低めなら元気」は必ずしも安全ではない
TSHを下げすぎることは
動悸
骨粗鬆症
そして血圧上昇
につながる可能性がある。
3. 高血圧患者では特に注意
甲状腺治療のわずかなズレが
血圧管理を難しくしている可能性がある
結論
レボチロキシン治療において、
TSHが目標範囲を外れている期間が長いほど、
平均血圧は上昇し
血圧変動性も増加する
ことが明らかになった。
この血圧と血圧変動性の変化は、
**「甲状腺治療が最適でないこと」と「心血管疾患リスク」**をつなぐ
重要な中間因子である可能性が高い。
まとめ(超要点)
甲状腺ホルモン補充は「多すぎても少なすぎてもダメ」
TSH管理は“点”ではなく“線”で考える
血圧が安定しない患者では甲状腺治療の質を疑う
最適化されたLT4治療は、心血管予防の一部である